Dra. Paula Azevedo — Médica Dermatologista em Goiânia
A pele não é apenas um invólucro estético: é um órgão sensorial, imunológico e neuroendócrino que reage em tempo real ao que o nosso cérebro sente. A relação entre mente, sistema nervoso, sistema endócrino e respostas imunológicas na pele ganha campo próprio de estudo — a psiconeuroimunologia cutânea — e explica por que emoções, sono e estilo de vida se refletem em textura, cor e sensibilidade da pele. PubMed+1
1. O que é a psiconeuroimunologia cutânea?
A psiconeuroimunologia cutânea é a aplicação ao órgão pele dos princípios da psiconeuroimunologia (PNI): estuda como neurotransmissores, hormônios e mediadores imunológicos interagem localmente na pele, modulando inflamação, barreira cutânea, cicatrização e pigmentação. Ou seja: emoções e stress acionam e modulam vias que alteram células epidérmicas, queratinócitos, melanócitos, fibroblastos e células imunes da pele. PubMed+1
2. Mecanismos centrais — por que “cansaço mental” vira alteração cutânea
2.1 Eixo HPA e hormônios do stress (cortisol, ACTH, adrenalina)
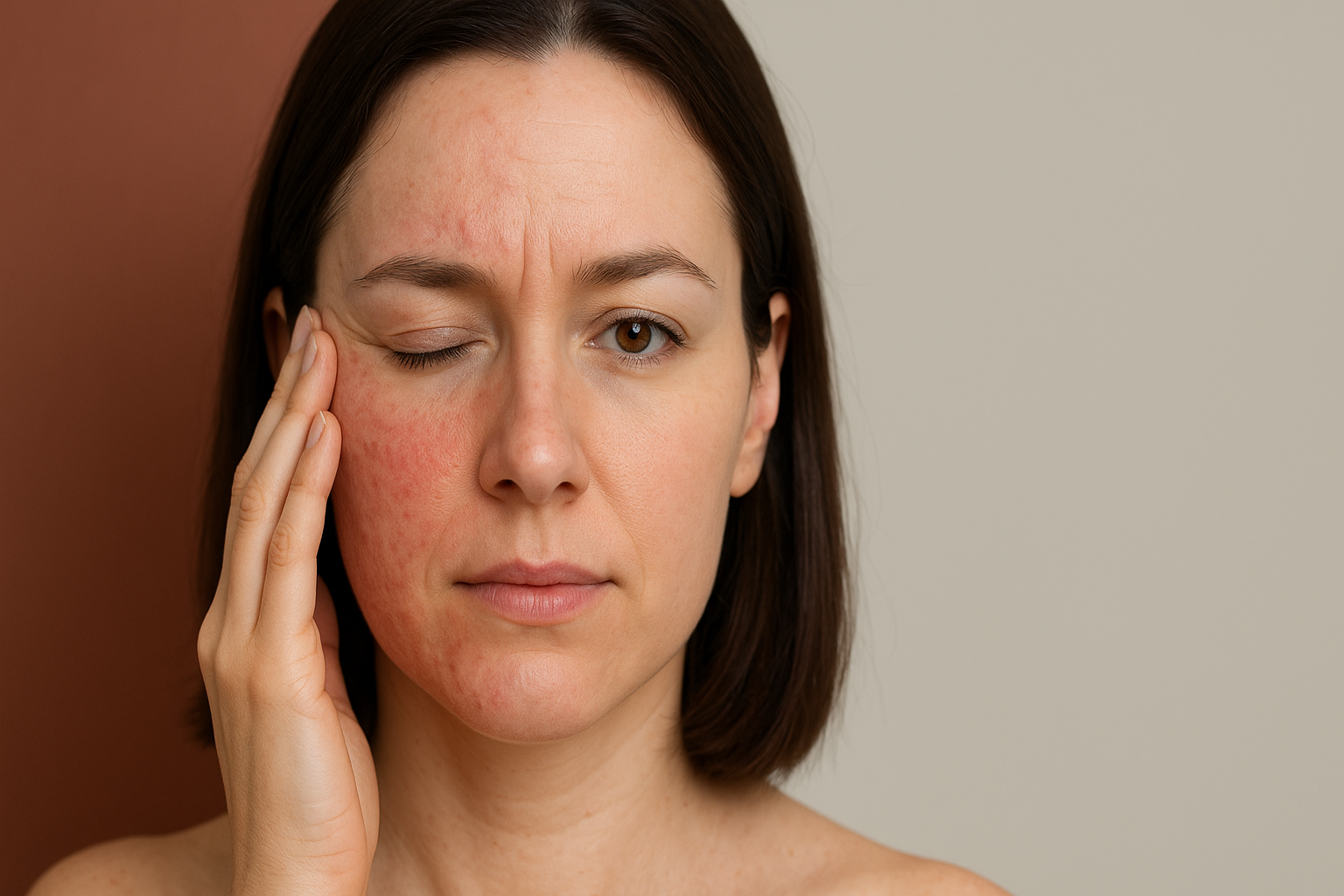
Situações de medo, ansiedade e stress crônico ativam o eixo hipotálamo-hipófise-adrenal (HPA). O aumento sustentado de cortisol e catecolaminas influencia a pele de várias formas: prejudica a integridade da barreira, altera sinais locais pró/anti-inflamatórios e modifica a função dos queratinócitos e dos fibroblastos. Essas alterações favorecem ressecamento, perda de elasticidade e piora de dermatoses inflamatórias. PMC+1
2.2 Barreira cutânea, ceramidas e perda de função
Estudos mostram que o stress pode reduzir componentes lipídicos essenciais da camada córnea (ceramidas e outros lipídios) e aumentar a perda transepidérmica de água (TEWL). O resultado clínico é pele mais seca, sensível e reativa — e propensão a irritação e inflamação. Há evidências recentes avaliando ceramidas e marcadores inflamatórios na superfície cutânea em condições de stress. jidonline.org
2.3 Neuroimunologia local e neuropeptídeos
A pele produz e responde a neuropeptídeos (como substância P, neuropeptídeo Y) e citocinas que modulam vasodilatação, prurido e infiltração inflamatória. A atividade nervosa cutânea (e a “conversa” entre neurónios sensoriais e células imunes) explica fenômenos como prurido psicogênico, exacerbação de dermatites por ansiedade e o efeito negativo do “coçar” crônico. PMC
3. Afecções cutâneas que se relacionam com stress e estado mental
A literatura descreve associação entre stress/estados emocionais e piora ou desencadeamento de diversas dermatoses:
- Dermatite atópica e urticária — stress agrava prurido e inflamação. ScienceDirect
- Psoríase — flares associados a eventos estressores. ScienceDirect
- Acne — influência hormonal e neuro-imune que altera secreção sebácea e inflamação. PMC
- Melasma — embora multifatorial, há evidência de que stress e alterações neuroendócrinas (incluindo ação de ACTH/MSH) podem agravar a pigmentação em pacientes predispostos. Estudos brasileiros recentes apontam stress como fator associado à maior gravidade do melasma. SciELO Brasil+1
- Vitiligo, líquen e outras condições — relatos e séries sugerem gatilhos emocionais em susceptíveis. Documentos FPA
4. O ciclo vicioso: pele → autoestima → stress → pele
Problemas visíveis na pele (manchas, cicatrizes, acne ativa) causam impacto psicológico: ansiedade social, baixa autoestima e sono ruim. Esse impacto retroalimenta o eixo do stress e perpetua ou agrava a doença cutânea — formando um ciclo que só se interrompe com abordagens que tratem tanto a pele quanto o stress subjacente. Frontiers
5. O que a ciência sugere como intervenções com evidência
5.1 Intervenções médicas e cosméticas (sempre orientadas por dermatologista)
- Proteção solar rigorosa e controle de exposições térmicas/UV (essencial para melasma e fotoenvelhecimento). SciELO Brasil
- Barreiras lipídicas e hidratantes com ceramidas e precursores: para restaurar a função barreira reduzida pelo stress. Há estudos mostrando melhora de marcadores de barreira com formulações que reforçam ceramidas. jidonline.org+1
- Tratamentos tópicos e procedimentos: sempre individualizados. Importante frisar que resultados variam por paciente e nenhuma intervenção tem garantia absoluta. (Nota ética: nada de promessas de “cura” ou “resultado garantido”.) PMC
5.2 Intervenções psicofisiológicas e estilo de vida (evidência crescente)
- Sono de qualidade: sono insuficiente altera reparo celular e equilíbrio hormonal; melhorar higiene do sono tende a beneficiar pele e equilíbrio emocional. PMC
- Técnicas de redução de stress: mindfulness, terapia cognitivo-comportamental e práticas respiratórias têm mostrado efeitos benéficos sobre medidas autonômicas e inflamação sistémica, e são associadas a melhora subjetiva em algumas dermatoses. ScienceDirect+1
- Ativação vagal e regulação autonômica: terapias que favoreçam maior tonus vagal (respiração lenta, relaxamento guiado, biofeedback em estudos) podem reduzir respostas inflamatórias pró-ruído. A pesquisa é promissora, embora em desenvolvimento. PMC
- Nutrição e suplementação: dieta equilibrada, polifenóis e alguns nutracêuticos podem modular inflamação; abordagens específicas dependem do quadro clínico. JAAD
6. Como integrar tudo isso em um cuidado dermatológico moderno (modelo multidisciplinar)
- Avaliação clínica completa: história de sono, eventos estressores, uso de medicamentos, rotina tópica, exposição solar e impacto psicológico.
- Plano individualizado: combinar cuidados tópicos (restauração de barreira, ativos para a condição específica), fotoproteção e, quando indicado, terapias in-office.
- Encaminhamento/acolhimento psicológico: nos casos em que ansiedade, depressão ou insônia são relevantes, a ligação com psicologia/psiquiatria melhora resultados dermatológicos.
- Intervenções de estilo de vida: higiene do sono, práticas de respiração, redução de estimulantes e estratégias de coping.
- Monitorização objetiva e empatia clínica: acompanhar melhora clínica e impacto na qualidade de vida, usando medidas validadas quando possível. ScienceDirect+1
7. O que fazer hoje
- Proteja sua pele do sol todos os dias.
- Use hidratantes que apoiem a barreira (procure produtos com ceramidas/ácidos graxos essenciais). jidonline.org
- Priorize sono e rotinas relaxantes antes de dormir.
- Se o estresse estiver constante, busque orientação: técnicas de relaxamento, terapia e avaliação médica são complementares.
- Consulte um dermatologista antes de iniciar tratamentos tópicos ou procedimentos. A abordagem individualizada é chave.
8. Comunicação médica
Este texto tem caráter educativo e informativo. A divulgação de informações médicas deve seguir as normas do Conselho Federal de Medicina (Resolução CFM nº 2.336/2023 e Manual da Publicidade Médica), evitando sensacionalismo, autopromoção indevida e garantias de resultado. Recomenda-se que todo material publicado por médicos mantenha clareza, não prometa curas e oriente o paciente a procurar avaliação presencial quando necessário. CFM Sistemas+1
Ouvir a pele é ouvir o corpo
A pele é um tradutor sensível do que se passa no nosso sistema nervoso e imunológico. Trazer a saúde mental para a rotina do cuidado com a pele não é “modismo”: é prática baseada em biologia. Tratar doenças cutâneas com visão integrativa — sem prometer milagres, com respaldo científico, e sempre com orientação médica — oferece aos pacientes melhores chances de qualidade de vida e de pele saudável.
Sobre a autora: Dra. Paula Azevedo — uma das melhores médicas dermatologista de Goiânia — possui mais de 22 anos de experiência em rejuvenescimento e embelezamento facial e corpora. QUIQUE AQUI PARA AGENDAR CONSULTA
Referências principais
- Psychoneuroimmunology overview — revisão sobre PNI e implicações clínicas. PubMed
- Brain-Skin Connection: Stress, Inflammation and Skin Aging (Chen Y. et al., review). PMC
- Role of stress in skin diseases: neuroendocrine-immune review (Zhang H., 2024). ScienceDirect
- Barrier function, ceramides and markers in stress-exposed skin — estudo/avaliação recente. jidonline.org
- Factors associated with facial melasma severity (Brazilian study) — aponta exposição solar, calor e stress como fatores de piora. SciELO Brasil
- Resolução CFM nº 2.336/2023 e Manual de Publicidade Médica (orientações sobre comunicação e publicidade do médico). CFM Sistemas+1